Operative Verfahren
In allen Fällen, in denen basistherapeutische oder ambulante Hämorrhoidenbehandlungen nicht erfolgreich waren und wenn die Erkrankung bereits stark fortgeschritten ist (Hämorrhoiden des 3. und 4. Grades), muss mit einer Operation eingegriffen werden. Abhängig vom Krankheitsstadium, der spezifischen Ausprägung sowie einem eventuellen Prolaps, stehen der Proktologie folgende Verfahren zur Auswahl:
Fotolia / Henrie
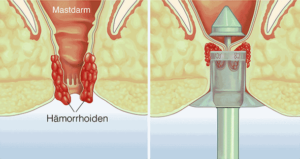
Hämorrhoiden (links) sind geschwollene Venen-Kissen im Analbereich. Bei der „Longo-Technik“ wird das umliegende Gewebe in ein circa 30 cm langes Gerät eingezogen (rechts), abgetrennt und geklammert. Das beugt einer größeren Operation vor.
- Ferguson-Hämorrhoidektomie
- Fansler-Arnold-Verfahren
- Milligan-Morgan-Operation
- Hämorrhoidal-Arterien-Ligatur (HAL)
- Laserhämorrhoidoplastie (LHP)
- Parks-Operation
- Transanale Hämorrhoidal-Desarterialisation (THD)
- Stapler-Hämorrhoidopexie nach Longo
Etwa in der Hälfte aller Fälle entscheiden sich Ärzte für das einfache und kostengünstige Milligan-Morgan-Verfahren (in den USA wird an dessen statt die Ferguson-Methode angewendet). An zweiter Stelle steht mit circa 20 % Häufigkeit die Parks-Operation.
Die relativ neue Stapler-Hämorrhoidektomie wird inzwischen bei 17 % der Behandlungen verwendet. Da nur wenig Patienten einen sehr schweren Hämorrhoidenvorfall aufweisen, kommt die speziell hierfür entwickelte Fansler-Arnold-Operation entsprechend selten vor. Ungefähr 5 % Ektomien werden mit diesem Verfahren durchgeführt.
Alle anderen Operationstechniken sind noch relativ jung und aus diesem Grund noch nicht häufig im Einsatz. In Deutschland werden sie beispielsweise nicht automatisch von der Krankenkasse bezuschusst oder übernommen. Darüber hinaus verfügen bisher nur wenige Proktologen über die nötigen Fachkenntnisse, die hierfür erforderlich sind.
Die Vorbereitung auf alle Operationsverfahren erfolgt stets gleich: Nach seiner Einwilligung muss der Patient nüchtern (keine Nahrungsaufnahme, kein Tabakkonsum) zum Operationstermin erscheinen. Zuvor sollte außerdem eine Darmreinigung mittels Einlauf erfolgt sein. Direkt vor dem Eingriff müssen Metallgegenstände wie Piercings, lose Zahnspangen oder Schmuckstücke abgenommen werden.
Ein Krankenpfleger wird dann die Afterregion gründlich rasieren, um ein sauberes Operationsfeld zu garantieren. Sollte das dem Patienten unangenehm sein, kann er diesen Schritt auch selbstständig vornehmen, falls es ihm körperlich möglich ist.
Abhängig vom jeweiligen Verfahren können in Folge diverse Komplikationen auftreten. Es gibt allerdings auch eine Reihe von Risiken, die als verfahrensunabhängig zu werten sind. Hierzu gehört zum einen die Thrombosegefahr, die generell nach Operationen besteht. Vorsorglich werden dem Patienten daher Thrombosestrümpfe angelegt sowie Heparinspritzen verabreicht. Darüber hinaus können Narbenbildung, Blutungen, Verletzungen des Schließmuskels und Nervenschäden auftreten. In sehr seltenen Fällen entwickelt der Patient gegen das Operationsmaterial sogar eine Allergie.
Vorübergehende Taubheitsgefühle in der Analregion treten hingegen etwas häufiger auf. Bei Frauen können die Vaginalmuskeln sowie die Scheidenwand in Mitleidenschaft gezogen werden, da sich diese in der Nähe des Darms befinden. Es muss jedoch hinzugefügt werden, dass solche Komplikationen äußerst selten und zumeist Folge eines Kunstfehlers sind.
Vergleichsweise häufig führen Eingriffe im Analbereich zum sogenannten Drangsyndrom. Betroffene verspüren dabei Stuhldrang, obgleich sich kein Kot im Mastdarm befindet. Dieses Leiden versiegt allerdings innerhalb der ersten Wochen nach dem Eingriff von allein wieder.
Als relativ häufige Komplikation gilt die hohe Rezidivrate nach Hämorrhoidenoperationen. Das höchste Risiko der Behandlungen besteht folglich darin, dass sie erfolglos bleiben und sich im Zeitraum von wenigen Monaten, bis einigen Jahren erneut Hämorrhoidalbeschwerden einstellen. Die Quote variiert selbstverständlich je nach verwendeter Methode, liegt indessen im Schnitt bei circa 15 %.
Ferguson-Hämorrhoidektomie
Die geschlossene Hämorrhoidektomie nach Ferguson kommt als Operationsmethode für Hämorrhoiden des 3. und 4. Grades in Frage. Es handelt sich hierbei um eine Abwandlung der Milligan-Morgan-Methode, die überwiegend in den USA angewendet wird. In der Regel wird bei diesem Verfahren eine Vollnarkose empfohlen.
Zu Beginn dieser Operation wird der After zunächst desinfiziert und mithilfe der Finger leicht vorgedehnt. Alsdann führt der Arzt einen Analretraktor (Analspreizer) ins Rektum ein, damit das zu operierende Gebiet offen vor ihm liegt. Die nun sichtbaren Hämorrhoiden werden mit einer Zange behutsam aus dem After gezogen. Damit es im weiteren Verlauf nicht zu heftigen Blutungen kommt, wird nun die Versorgungsarterie des hämorrhoidalen Gewebes, die sogenannte Arteria haemorrhoidalis, abgebunden.
Anschließend beginnt der Operateur damit, das überschüssige Gewebe aus dem Darm zu entfernen. Hierfür kann er entweder ein Skalpell oder einen Elektrokauter (Elektrobrenneisen) verwenden. Ein Vorteil der Kauterisation ist, dass mit Entfernung der Hyperplasien gleichzeitig alle Wunden sofort geschlossen werden. So kann eventuellen Blutungen vorgebeugt werden. Wird mit einem Skalpell gearbeitet, lässt sich hingegen präziser bestimmen, wie viel Gewebe tatsächlich abgetragen wurde.
In einigen Fällen kommen beide Instrumente zum Einsatz: Die Hämorrhoiden werden vorderhand mit dem Skalpell entfernt und die darunter liegende Schleimschicht nachmals mit dem Kauter abgefahren. Per Längsnaht werden letztlich die Wundränder verschlossen. Hierin besteht der Unterschied zur Milligan-Morgan-Hämorrhoidektomie, bei der die entstandenen Wunden offen bleiben.
Das Verschließen hat einige Vorteile: Zum einen wird hierdurch eine schnellere Wundheilung erzielt, zum anderen können auf diese Weise Schmerzen minimiert werden. Andererseits bewirkt der artifizielle Wundverschluss eine stärkere Vernarbung des Gewebes. So kommt es im ungünstigsten Falle zu einer Stenose (Verhärtung durch Narbenbildung), die wiederum eine Verengung des Mastdarms verursachen kann.
Neben einer Verhärtung des Narbengewebes besteht bei der Ferguson-Operation die Gefahr, dass sich Blut hinter den Nähten sammelt und schmerzhafte Blutergüsse entstehen. Das ist besonders der Fall, wenn mit einem Skalpell gearbeitet wurde. Aber auch eine gestörte Wundheilung ist in diesem Bereich möglich. Immerhin wird der Mastdarm regelmäßig beansprucht und kann kaum entlastet werden. Als eher seltene Komplikation tritt infolge einer möglichen Afterbeschädigung eine dauerhafte anorektale Inkontinenz nach der Operation auf. Dies kann aber auch Folge eines Rektumprolapses sein.
Die Heilung des Mastdarms nach der Ferguson-Operation kann einige Tage bis Wochen dauern. In den ersten Tagen nach dem Eingriff empfiehlt sich eine Schonkost. Anschließend sollte auf eine sehr ballaststoffreiche Ernährung geachtet werden. Sind die Nähte bereits abgeheilt, können zudem Sitzbäder, beispielsweise mit Kamille oder Salbei, hilfreich sein. Leider liegt die Rezidivquote nach einer erfolgreichen Operation und trotz präventiver Maßnahmen bei circa 20 %.
Fansler-Arnold-Verfahren
Das Fansler-Arnold-Verfahren findet ausschließlich bei Hämorrhoiden des 4. Grades, die mit einem Analprolaps und Stuhlinkontinenz einhergehen, Anwendung. Es ist folglich nicht nur eine Hämorrhoidektomie, sondern auch ein rekonstruktiver Eingriff.
Nach dem Einleiten einer Vollnarkose und der Desinfektion des Afterbereichs wird der Anus mittels Analspreizer auseinandergezogen. Da das nach außen gestülpte Anoderm (anale Schleimhaut) aufgrund des Ausmaßes der Hyperplasie nicht reponiert werden kann, trennt es der Chirurg zunächst vom Körper ab. Entsprechend müssen die zentralen Blutgefäße zuvor abgebunden werden. Anschließend wird das hämorrhoidale Gewebe mit einem Skalpell vom Anoderm entfernt, wobei beinahe das gesamte Hämorrhoidalpolster abgetragen wird.
Nun beginnt der plastische Teil der Operation: Die zuvor ausgelöste Analschleimhaut wird über die Wunden im Mastdarm gelegt und sorgfältig vernäht. Ziel ist es dabei, so viel Anoderm wie möglich zu erhalten, da dieses wesentlich zur Feinkontinenz beiträgt. Nach gelungener Operation ist es Patienten insofern möglich, die Stuhlkonsistenz richtig einzuschätzen und generell Stuhl von Darmgasen zu unterscheiden.
Da es sich bei der Fansler-Arnold-Operation um einen sehr komplexen und aufwendigen operativen Eingriff handelt, wird sie vergleichsweise selten durchgeführt. Zudem ist sie mit einer Reihe von Risiken verbunden. Neben Schwellungen und Entzündungen können vor allem Blutungen direkt nach der OP zum Problem werden. Eine schlechte Wundheilung, die zu starker Vernarbung führt, ist ebenfalls möglich.
Hierdurch wird ferner die Sensibilität der Analhaut beeinträchtigt und zu Stuhlinkontinenz führen. Es ist darüber hinaus mit einem sehr langen Heilungsprozess zu rechnen, der auch mit starken Schmerzen verbunden sein kann. Insgesamt liegt die Rate postoperativer Komplikationen bei bis zu 20 %. Das Fansler-Arnold-Verfahren ist sonach die risikoreichste Hämorrhoidektomie. Dafür liegt hier keine hohe Rezidivquote vor.
Im Anschluss an diese Operation muss der Patient noch einige Zeit stationär überwacht werden. Nach der Entlassung müssen einige Regeln eingehalten werden, um den Mastdarm möglichst zu schonen. Auch hier sind ballaststoffreiche Nahrung, Sitzbäder, genügend Bewegung und regelmäßige Flüssigkeitsaufnahme als wichtige Maßnahmen zu nennen. Darüber hinaus ist eine Reinigung des Afters mit Wasser anstelle von Toilettenpapier empfehlenswert.
Milligan-Morgan-Operation
Auch heute noch ist das 1935 entwickelte Milligan-Morgan-Verfahren die am häufigsten angewandte Ektomie von Hämorrhoiden des 3. und 4. Grades. Der Eingriff bildet die Grundlage der in den USA gängigen Ferguson-Operation und gilt als vergleichsweise simple Operationstechnik.
Nach der Vorbereitung des Patienten, also Narkose und Desinfektion des Analbereichs, wird zunächst eine hämostyptische (Blutung stillend) Lösung unter das hämorrhoidale Schleimpolster gespritzt. Anschließend zieht der Operateur mit einer Fasszange das überschüssige Gewebe nach außen. Durch das Verschließen der Arteria hämorrhoidalis wird die Blutzufuhr ins Hämorrhoidalpolster unterbrochen, wodurch es mittels Skalpell entfernt werden kann.
Hierbei ist dringlichst darauf zu achten, nicht die empfindliche Muskulatur des Afters zu verletzen. Nach und nach werden nun alle Hyperplasien abgetragen. Genauso wie beim Ferguson-Verfahren kann hierzu ein Skalpell oder ein Kauter verwendet werden. Die Besonderheit der Milligan-Morgan-Operation besteht darin, dass die entstehenden Wunden nicht vollständig verschlossen werden: Es bleiben dreieckige Öffnungen zurück, weshalb dieser Eingriff auch als „offene“ Hämorrhoidektomie bezeichnet wird.
Dies führt unweigerlich dazu, dass der Heilungsprozess wesentlich mehr Zeit erfordert, als dies bei geschlossenen Verfahren der Fall ist. Zudem ist diese Prozedur für den Patienten um einiges schmerzhafter als beispielsweise die Ferguson-Operation. Der Vorteil offener Wundränder liegt vor allem darin, dass Wundsekret problemlos abfließen kann und sich nicht hinter einer Naht staut. Hierdurch sollen Entzündungen und Eiterbildung vermieden werden.
Überdies können nach dem Eingriff eine Reihe Komplikationen auftreten: Blutungen und Schwellungen sind möglich und vor allem direkt nach der OP zu erwarten. Inkontinenz aufgrund von Verletzungen des Afters oder des Anoderms tritt hingegen fast ausschließlich nach nicht fachgerecht durchgeführten Operationen auf. Da keine artifiziellen Nähte gezogen werden, sind Stenosen so gut wie nicht zu erwarten.
Für Patienten stellt oftmals die sehr lange Genesungszeit von circa 8 Wochen ein Problem dar. Da besonders der Stuhlgang als schmerzhaft empfunden werden kann, neigen einige Betroffene dazu, mithilfe von Laxativa die Konsistenz der Ausscheidungsprodukte zu beeinflussen. Proktologen raten von diesem Verhalten dringlichst ab. Denn Durchfall oder breiiger Stuhl reizt die wunde Darmhaut zusätzlich und verzögert eine Heilung des Anoderms. Stattdessen sollte gesunde Nahrung erwogen werden, die reich an Ballaststoffen ist.
Im Gegensatz zu anderen Hämorrhoidektomien empfiehlt sich nach einem Milligan-Morgan-Verfahren kein Sitzbad. Stellvertreten sollte die Wunde regelmäßig ausgespült und so von Kotresten befreit werden. Auch sollte darauf geachtet werden, dass keine zu eng anliegenden Unterhosen oder Slips aus dichten Synthetikfasern getragen werden, da hierdurch die Wunde schwitzen und Eiter bilden kann. Ungeachtet einer korrekten Nachsorge können leider in circa 15 % der Fälle die Hämorrhoidalbeschwerden wieder auftreten.
Hämorrhoidal-Arterien-Ligatur (HAL)
und
Transanale Hämorrhoidal-Desarterialisation (THD)
Die Hämorrhoidal-Arterien-Ligatur wurde Mitte der 90er Jahre von Kazumasa Morinaga zur Behandlung von Hämorrhoiden der 2. und 3. Stufe entwickelt. Inzwischen wurde dieses minimalinvasive Verfahren zur Transanalen Hämorrhoidal-Desarterialisationr weiter ausgearbeitet, wodurch es zum Teil möglich ist, einfache hämorrhoidale Beschwerden des 4. Stadiums zu operieren.
Eine spezielle Vorbereitung für diese HAL- und THD-Behandlung ist nicht notwendig. Beide Verfahren laufen zunächst gleich ab: Ein spezielles Proktoskop, an dessen Spitze sich eine Ultraschallsonde befindet, wird vom Operateur in das Rektum des Patienten eingeführt. Ortet die Sonde einen der Äste der Arteria hämorrhoidalis, öffnet der Chirurg das Proktoskop an der Oberseite und verschließt das Blutgefäß mit einer Ligaturnaht.
Hierdurch wird die Blutzufuhr minimiert und die Hyperplasie nimmt ab. Auf diese Art werden im Folgenden auch die anderen Arterienäste behandelt. Die HAL-Methode endet an dieser Stelle. Liegt beim Patienten ein allerdings ein Vorfall vor, wird zusätzlich eine Desarterialisation durchgeführt. Mit dem vorhandenen Nahtmaterial werden dann Schlingen gebildet, die das Gewebe zusammenraffen. Im letzten Schritt befestigt der Operateur die Schlaufen an der Grenze zwischen Mastdarm und Enddarm (Linea dentata).
Der Vorteil beider Prozeduren besteht darin, dass kein Gewebe entnommen wird und somit keine großen Wunden entstehen, die zur Narbenbildung führen können. Außerdem ist der Eingriff für den Patienten relativ schmerzlos und schnell überstanden. Bereits nach zwei Tagen ist ein Normalzustand wiederhergestellt. Schwere Komplikationen sind bei beiden Arterienligaturen nicht zu erwarten. Bis auf mögliche kleinere Hämatome oder leichte Entzündungserscheinungen bleibt die Operation folglich oft ereignislos.
Da das resorbierbare Nahtmaterial jedoch nicht in der Lage ist sehr schweres Gewebe zu halten, kann selbst die THD nicht bei ausgeprägten Hämorrhoidalvorfällen angewendet werden. Möglich ist mit ihr in solchen Fällen lediglich eine Vorarbeit für eine der konservativen Hämorrhoidektomien. Als Mängel der THD und HAL gilt die hohe Rezidivrate: Verschiedene Studien errechnen eine Rückfallquote von 10 % und sogar 20 %, wenn eine umfassende Desarterialisation vorgenommen wurde.
Wichtig nach beiden Behandlungen ist eine entsprechend rücksichtsvolle Nachbehandlung durch den Patienten. Er sollte unbedingt darauf achten, mit den nötigen Mitteln eine normale Stuhlkonsistenz zu erhalten. Neben der ballaststoffreichen Diät, empfiehlt sich ausreichendes Trinken und regelmäßige sportliche Aktivität. Sehr harter Stuhl könnte anderenfalls die Ligaturnähte einreißen.
Laserhämorrhoidoplastie (LHP)
Die Laserhämorrhoidoplastie stellt das neuste operative Verfahren auf dem Gebiet der Hämorrhoidentherapie dar. Die Methode eignet sich speziell zur Entfernung fortgeschrittener Hyperplasien und wird mittels eines kompakten Diodenlasers. In aller Regel muss für den Eingriff keine Vollnarkose eingeleitet werden. Eine Lokalanästhesie ist zumeist ausreichend.
Zu Beginn der Prozedur wird der After gespreizt, um dem Operateur ein freies Sichtfeld auf die Hämorrhoiden zu verschaffen. Anschließend wird der Laser mit einer sogenannten Geradeausfaser ins Rektum des Patienten eingeführt und in den zu behandelnden Knoten gestochen. Nun kommt eine Radialfaser zum Einsatz, die ringsum Wärmeimpulse aussendet. Die abgegebene Hitze schrumpft das Gewebe schließlich ein und die hyperplastischen Veränderungen beginnen sich zurückzubilden. Obgleich jeder einzelne Knoten auf diese Weise bearbeitet werden muss, dauert der Eingriff insgesamt nur wenige Minuten.
Bisher gestalten sich die Erfahrungen mit der Laserhämorrhoidoplastie als durchweg positiv. Da kein Gewebe entnommen, sondern lediglich verkleinert wird, können keine Störungen bei der Wundheilung auftreten. Dies hat die Lasermethode den anderen Operationstechniken deutlich voraus. Außerdem kommt es weder zur Narbenbildung noch zu Inkontinenz oder anderen Komplikationen der klassischen OPs. Mit Schmerzen ist ebenso wenig zu rechnen.
Allein die Möglichkeit der Fibrombildung ist mit circa 7 % leicht erhöht. Da es sich hierbei jedoch um gutartige Geschwülste handelt, die leicht entfernt werden können, ist dies nicht als schwere Nebenwirkung einzustufen. Es muss jedoch darauf hingewiesen werden, dass noch keine umfassenden Studien über einen längeren Zeitraum hinweg zu diesem Eingriff erfolgt sind. Wiewohl sich bisher weithin keine größeren Nebenwirkungen gezeigt haben, existiert folglich dennoch ein gewisses Risiko.
Sintemal es sich bei der Laserhämorrhoidoplastie um eine neue Methode handelt, liegen bisher kaum Informationen über die Rezidivquote vor. Einige Kurzzeitstudien sprechen indes davon, dass in ungefähr 5 % bis 7 % der behandelten Fälle innerhalb von drei Jahren erneut Hämorrhoidalbeschwerden auftraten. In Deutschland wird diese Behandlung zudem noch nicht umstandslos von der Krankenkasse übernommen.
Parks-Operation
Die 1956 entwickelte Parks-Operation wird häufig auch als submuköse Hämorrhoidektomie bezeichnet. Das bedeutet, der Eingriff betrifft vor allem das unter der Mastdarmschleimhaut befindliche Gewebe (submukös: unter der Schleimhaut). Diese Technik kommt überwiegend bei sehr schweren Hämorrhoidenvorfällen zum Einsatz. Nur unter sehr ungünstigen Bedingungen, beispielsweise bei einem Analprolaps, können hiermit auch Hämorrhoiden im 3. Stadium behandelt werden.
Erklärtes Ziel dieses Operationsverfahrens ist die möglichst vollständige Erhaltung der Analschleimhaut. Hierfür werden zunächst die Versorgungsarterien des Hämorrhoidalgewebes abgeklemmt. Anschließend erfolgt über jedem hyperplastischen Knoten ein Einschnitt mittels Skalpell ins Anoderm. Die Schnitte gleichen in etwa dem Buchstaben Y. Werden die Schnittränder nun zurückgeklappt, entsteht eine dreieckige Öffnung, durch welche der Operateur die hämorrhoidalen Gewebeteile abtragen kann.
Im Anschluss daran werden alle Schleimhautlappen zurückgeklappt und die Wundränder mit einer T-Naht verschlossen. Manchmal wird beim Vernähen jedes Ypsilons ein kleiner Durchlass ausgespart, damit Wundsekret abfließen kann. In der Regel schließt der Operateur die Wunde jedoch komplett. Dieses Vorgehen wird häufig kritisiert, da Nahtmaterial nicht nur Schmerzen erzeugen, sondern sich auch zu Stenosen ausweiten kann. Zudem werden Fisteln und Abszesse begünstigt.
Die Vorteile der Parks-Operation liegen darin, dass im Erfolgsfall eine schnelle Wundheilung erfolgt. Der Patient wird in der Zeit nach dem Eingriff somit weniger Schmerzen empfinden. Durch den großflächigen Erhalt des Anoderms ist zudem die Feinkontinenz nach der Hämorrhoidektomie gesichert. Die Analarchitektonik kann mithin auch nach einem Analprolaps wiederhergestellt werden. Insgesamt ist die Wahrscheinlichkeit für postoperative Beschwerden nach dieser Operation eher gering.
Darüber hinaus lässt sich keine sehr hohe Rezidivrate feststellen. Aus diesem Grund wird die Parks-Methode nach dem Milligan-Morgan-Verfahren am häufigsten zur operativen Hämorrhoidenbehandlung eingesetzt. Da es sich jedoch um einen sehr aufwendigen Eingriff handelt, der zudem viel chirurgische Erfahrung erfordert, sind nicht alle Operateure in der Lage diese Technik anzuwenden. Ob des eklatanten Zeitmangels in manchen Krankenhäusern wird auf eine weniger komplexe Operation zurückgegriffen, auch wenn fähige Chirurgen zur Stelle wären.
Stapler-Hämorrhoidopexie nach Longo
Die Stapler-Hämorrhoidopexie nach Longo wird vorwiegend zur operativen Behandlung von Hämorrhoiden des 3. Grades verwendet. Besonders wenn bereits ein Analprolaps vorliegt, empfehlen Ärzte diese relativ junge Methode. Sie zeichnet sich vornehmlich dadurch aus, dass sie im Vergleich zu anderen Verfahren verhältnismäßig wenig schmerzhaft ist und mit einer kurzen Genesungszeit einhergeht.
Bei dieser Operation kommt das „Stapler“ (englisch für Tacker) genannte Operationsgerät zum Einsatz. Der Stapler erinnert in seiner geschlossenen Form an eine Silvesterrakete, funktioniert aber selbstredend gänzlich anders. Er gliedert sich in drei Teile: Die kegelförmige Spitze, ein zylindrischer Mittelteil und die daran anknüpfenden Bedienelemente.
Wird die Kegelspitze ausgefahren, bilden ihr unterer Rand und das offene Mittelstück des Staplers eine Stanze. Ergo kann Gewebe, das ins Mittelstück gesaugt wird, beim schnellen Schließen des Staplers kreisförmig ausgeschnitten werden. Im selben Moment werden Titanklammern, welche über dem Stanzmesser sitzen, nach außen gebogen und heften just die Wundränder aneinander.
Wenn dieses Operationsgerät in ein Hohlorgan wie beispielsweise den Darm eingeführt wird, ist es vom Operateur nicht mehr zu sehen. Dennoch muss es von außen sehr präzise bedient werden, um nicht etwa gesundes Epithel, Muskeln oder Nerven des betroffenen Organs zu entfernen. Insofern führen nur sehr erfahrene Proktologen eine Stapler-Hämorrhoidopexie durch.
Der Patient befindet sich während der Operation zumeist in Vollnarkose. Aber auch eine örtliche Betäubung ist möglich. Bevor jedoch der tatsächliche Eingriff beginnt, werden After und Mastdarm gereinigt. Anschließend erfolgt die langsame Dehnung des Anus mittels eines Tubus. Hierdurch werden zugleich die Hämorrhoiden in den Mastdarm hineingeschoben. Der Arzt schaut nun, wie weit diese in den Mastdarm hineinreichen und zieht direkt hinter ihnen eine sogenannte Tabaksbeutelnaht.
Das hämorrhoidale Gewebe sitzt nun in einer Art Säckchen und ist vom gesunden Schleimpolster abgegrenzt. Jetzt erst wird der geöffnete Stapler ins Rektum eingeführt. Die Stanzspitze sitzt dabei oberhalb der Tabaksbeutelnaht, der Mittelteil direkt hinter dem Anus. Sodann wird überschüssiges Gewebe in den Zylinder gesaugt und der Stapler mit Druck geschlossen. Gleichzeitig springen die Klammern hervor und verbinden den Anus kranzförmig mit jenem Teil des Gewebes, an dem sich die zuvor gelegte Naht befand. Die Mastdarmschleimhaut ist nun straff gespannt.
Nach dem erfolgten Eingriff wird für ein paar Stunden eine blutstillende Tamponade in den After geschoben. Analgetika sind aber in der Regel nicht notwendig, da das betroffene Gewebe kaum schmerzempfindlich ist. Aus diesem Grund kann sich der Patient direkt nach der OP gewohnt bewegen und normal sitzen. Darüber hinaus ist eine relativ normale Nahrungsaufnahme möglich. Ärzte raten dennoch zu einem etwa zweitägigen stationären Aufenthalt nach der Operation, um mögliche Nachblutungen überwachen zu können.
Im Allgemeinen sind nach der Stapler-Hämorrhoidopexie aber keine Komplikationen zu erwarten. Bei lediglich circa 5 % der Patienten treten kurzzeitig Nachblutungen oder Probleme beim Wasserlassen auf. Längerfristige Behinderungen wie Abszesse oder Darmverengung durch Vernarbung sind ausgesprochen selten.
Neben der Schmerzfreiheit und schnellen Genesung spricht vor allem die niedrige Rezidivrate für diese operative Hämorrhoidenbehandlung. Lediglich ca. 6 % der Patienten klagten nach dem Eingriff über eine erneute Hyperplasie des hämorrhoidalen Gewebes.
Whitehead-Methode
1982 wurde die Whitehead-Methode als supraanodermale Hämorrhoidektomie entwickelt. Dieses Verfahren kann als Totalexstirpation (komplette Entfernung) des Hämorrhoidalpolsters verstanden werden. Ebenso wie beim Stapler-Verfahren nach Longo erfolgt bei diesem Eingriff ein kreisförmiges Ausschneiden des Gewebes. Jedoch erzielt die Methode Whiteheads nicht im Geringsten die gleiche Präzision, wie dies mit einem Klammernahtgerät der Fall ist. Daher wird hier die komplette Analhaut zerstört.
Hierdurch sind eine Reihe postoperativer Komplikationen überaus wahrscheinlich: Stuhlinkontinenz ist beinahe immer eine Folge dieser Operationstechnik, da der Patient ohne funktionsfähiges Anoderm die Konsistenz des Stuhls nicht mehr einschätzen kann und sich generell der Schließmuskel weniger gezielt steuern lässt. Darüber hinaus wird ob der großflächigen Wunde sehr viel Narbenmaterial gebildet. Dies führt häufig zu einer drastischen Verengung des Mastdarms, die sich in einigen Fällen zu einem irreparablen Darmverschluss ausweiten kann.
Aus den genannten Gründen wird die Whitehead-Operation in den meisten Ländern nicht mehr angewendet. Einigen Fachärzten zufolge erfüllt sie sogar die Kriterien eines „Kunstfehlers“.
Abschließende Kurzübersicht
Umso frühzeitiger Hämorrhoiden erkannt werden, desto größer ist die Chance, zu einer Heilung zu gelangen. Sollte also bereits ein Verdacht bestehen, heißt es, lieber zu früh, als zu spät zu einem Facharzt zu gehen. Wer zu lange wartet, muss mit unangenehmeren Symptomen sowie einer lebenslangen Beeinträchtigung rechnen. Die jeweils erforderliche Behandlung richtet sich nach dem Schweregrad der Erkrankung. Diese stellt sich wie folgt dar:
- Schweregrad 1 – Umstellung auf eine ballaststoffreiche Ernährung, Einstellen von Beckenmuskel belastenden sportlichen Tätigkeiten, Sitzbäder, medikamentöse Behandlung;
- Schweregrad 2 – Behandlung durch eine spezielle Salbe sowie Zäpfchen, Veröden der Hämorrhoiden (ambulant), was zu einer Verkleinerung derselben und einem anschließenden Absterben führt;
- Schweregrad 3 – Es gibt sowohl die Möglichkeit der gleichen Behandlung wie bei Grad 2 (siehe oben) sowie bei Grad 3 (siehe unten);
- Schweregrad 4 – Einem chirurgischen Eingriff lässt sich meist nicht mehr aus dem Wege gehen, wenn Schmerzen und Leid unerträglich werden. Bei dieser Behandlung werden mit einem Skalpell die hervortretenden Hämorrhoiden beseitigt. Nicht nur die Operation ist schmerzhaft, sondern gleichfalls die Zeit danach, beispielsweise beim Stuhlgang.
Hämorrhoiden können im Anfangsstadium durch zahlreiche verschiedene Hausmittel bekämpft werden. Eine Mischung aus Kamille und Steinklee (halb/halb) zu einem Tee gekocht eignet sich sowohl für Sitzbäder als auch zur Einnahme. Letztere sollte drei Mal täglich in Form von einer Tasse des Getränks erfolgen. Auch Johanniskraut, Kamille, Kastanienblüten, Königskerze, Mariendistel sowie Scharfgabe, aus welchen zu gleichen Teilen ebenfalls ein Tee hergestellt wird, kann hilfreich sein.
Es empfiehlt sich eine Menge von ca. 200 – 250 Milliliter zweimal täglich, am besten morgens und abends. Weiterhin sollte viel Wasser getrunken und auf eine gesunde Ernährung geachtet werden. Da sich Süßigkeiten oftmals verstopfend auswirken, sollte bestens ganz auf diese verzichtet werden. Wichtig sind zudem eine gründliche Hygiene und Körperpflege, beim Stuhlgang heftiges Pressen vermeiden und hernach mehrlagiges Toilettenpapier nutzen. Eine Reinigung mit Feuchttüchern ist nicht empfehlenswert, besser sollte man diese mit lauwarmem Wasser vornehmen.